リカバリーを達成するための戦略的アプローチ

これまでのうつ病治療は、抑うつ気分や意欲低下など症状ベースの治療がなされてきたが、実際には患者は⽣活⾯や認知機能など様々な困り事を抱えている。これらの困り事を理解することが患者の本当の幸福、リカバリーにつながると考えられ、そのためには症状や機能をいかに評価してどうアプローチしていくか、複数の視点で治療に取り組むことが⼤切である。今回は、このリカバリーを達成するための戦略的アプローチについて検討していく。

これまでのうつ病治療は、抑うつ気分や意欲低下など症状ベースの治療がなされてきたが、実際には患者は⽣活⾯や認知機能など様々な困り事を抱えている。これらの困り事を理解することが患者の本当の幸福、リカバリーにつながると考えられ、そのためには症状や機能をいかに評価してどうアプローチしていくか、複数の視点で治療に取り組むことが⼤切である。今回は、このリカバリーを達成するための戦略的アプローチについて検討していく。
目次
【講演1】MBCによるうつ病診療〜症候学的寛解から機能的回復まで〜
演者:⾼江洲 義和 先⽣(琉球⼤学⼤学院医学研究科 精神病態医学講座)
うつ病診療におけるリカバリー達成のためのMBC
うつ病診療におけるリカバリーには、臨床的リカバリー、社会的リカバリー、及びパーソナルリカバリーがある。寛解に⾄ったうつ病患者の残遺症状に関する研究では、部分寛解例(HAM-D総スコア8点以上)では寛解例(8点未満)と⽐較して再燃再発リスクが有意に⾼いことが⽰されており(log-rank test=17.43、df=1、p<0.001)1)、部分寛解は再燃再発の予測因⼦であることが⽰唆されている。そこで近年注⽬されているのがMBC(Measurement Based Care)である。MBCは検証された評価尺度の活⽤、医療者と患者での結果の共有とレビュー、その結果の共同意思決定(Shared Decision Making:SDM)への活⽤で構成されており2)、様々なガイドラインにおいて有効なうつ病の管理⽅法のひとつとして推奨されている(図1)。
| 図1 Measurement Based Care(MBC)

Zhu, M. et al. : J Clin Psychiatry. 2021;82(5):21r14034.より作成
Lundbeck社よりコンサルタント料等を受領している者が含まれる

Zhu, M. et al. : J Clin Psychiatry. 2021;82(5):21r14034.より作成
Lundbeck社よりコンサルタント料等を受領している者が含まれる
実際に、中等度〜重度のうつ病外来患者を対象に、医療者の判断により治療を実施する標準治療群とQIDS-SRの結果に応じて治療判断を⾏うMBC群を⽐較検討する無作為化⽐較試験を⾏った結果、反応率は標準治療群62.7%、MBC群86.9%(χ2 test=9.3、df=1、p=0.002)、反応までの平均期間はそれぞれ8.1週間、4.5週間(対応のないt test=3.4、df=118、p=0.001)、寛解率はそれぞれ28.8%、73.8%(χ2 test=24.2、df=1、p<0.001)、寛解までの平均期間はそれぞれ14.8週間、8.4週間(対応のないt test=4.8、df=118、p<0.001)であった3)。MBCを⽤いた診療の有⽤性が⽰されている。
うつ病診療で有⽤な評価尺度(抑うつ、不安性苦痛と認知機能の評価)
QIDS-SRは9症状16項⽬から成る⾃記式簡易抑うつ症状尺度であり4)、DSM-5うつ病の診断基準に沿った分類であることから使⽤しやすいと感じている。⼀⽅、QIDS-SRには明確に不安を評価する項⽬が存在しない。そこで我々は、妥当性、信頼性が確保され、不安性苦痛を評価できる⾃記式質問紙CUDOS-Aの⽇本語版を使⽤している5)。うつ病患者を対象にした研究では36.7%が不安性苦痛を認め、不安性苦痛を認めた症例と認めなかった症例を⽐較したところ、不安性苦痛を認めた症例のQIDS-SR総得点は有意に⾼いことが⽰された(Mann-Whitney U test、p<0.001)。
認知機能評価に最も有⽤だと考えられるのはバッテリーである。ただ、統合失調症認知機能簡易評価尺度(BACS)は気分障害の認知機能の評価が不⼗分であり、現在推奨されているMATRICSコンセンサス認知機能評価バッテリー(MCCB)は所要時間が2時間程度と⽇常臨床への導⼊は困難である。そこで当院で導⼊しているのが、簡易認知機能評価のTHINC-it®である。THINC-it®は認知機能の代表的な5つの尺度を網羅し、各項⽬の点数を視覚的に表⽰可能なアプリケーションであり、ルンドベック・ジャパン株式会社が運営する医療従事者向けの会員制Webサイト(Progress in Mind Japan Resource Center)からダウンロード可能である(図2)6)。
| 図2 THINC-it®の概要より作成
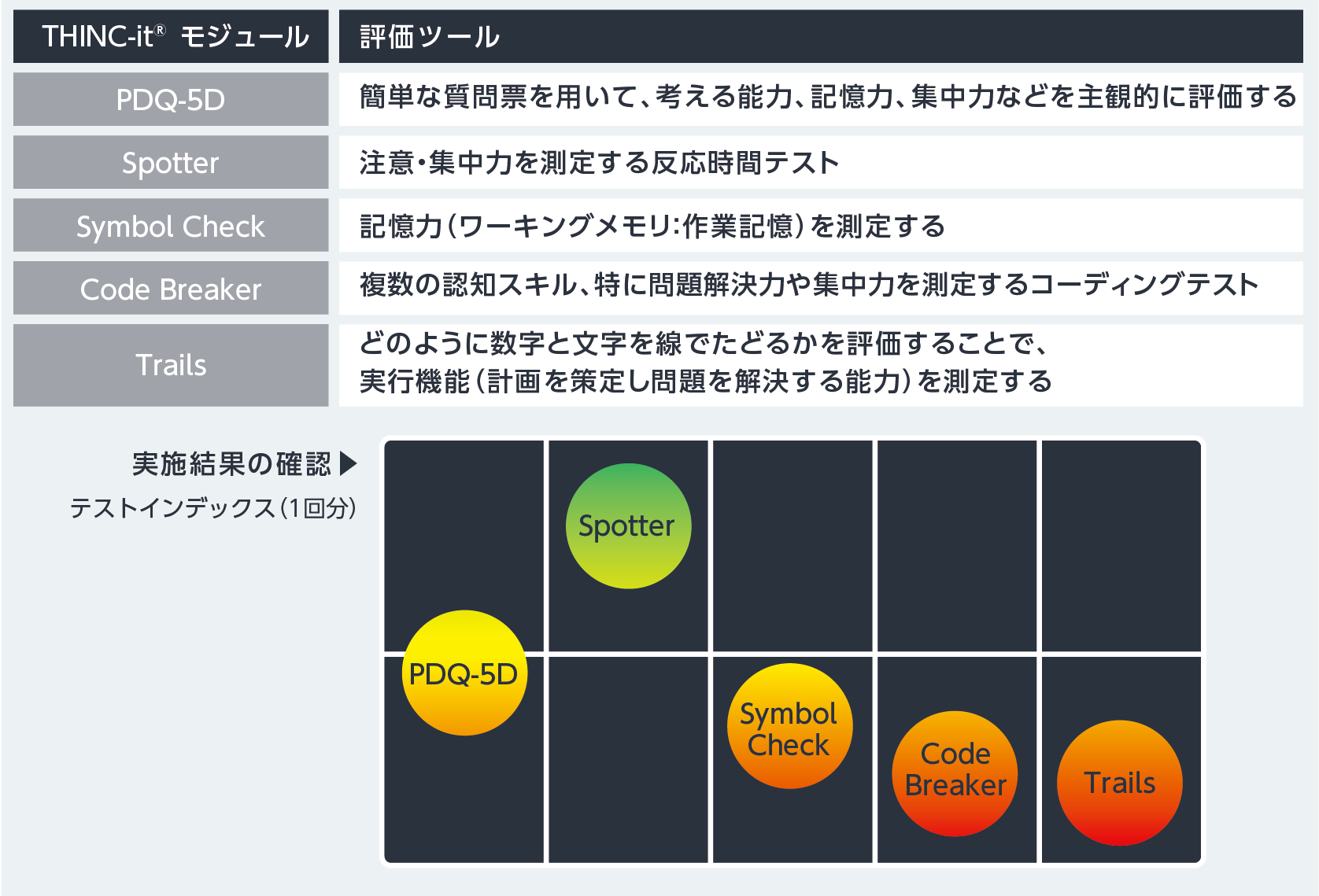
Culpepper L, et al.: J Clin Psychiatry. 2017; 78(9): 1383-1394.
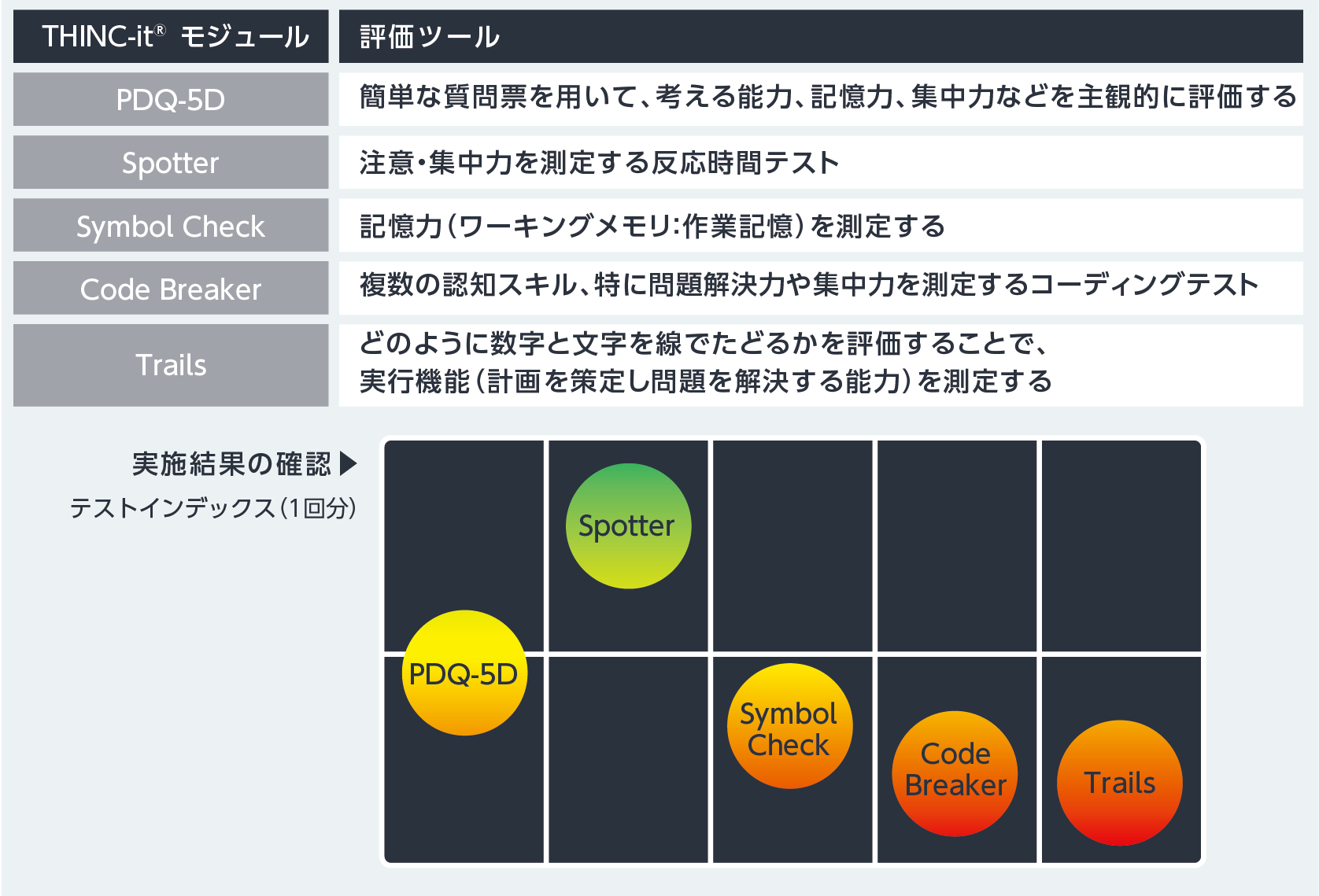
Culpepper L, et al.: J Clin Psychiatry. 2017; 78(9): 1383-1394.
THINC-it®は、所要時間が10分程度と⽐較的短く、経時的な評価も可能である⼀⽅で、サポートスタッフが必要となることは課題である。THINC-it®の導⼊が困難な場合は、仕事や普段の会話、料理など⽣活に必要な認知機能に焦点を当てて問診することが重要となる。また、睡眠と認知機能との関連性が複数報告されており、当院の研究ではうつ病患者における認知機能障害と睡眠リズム後退との間に関連性が認められている(Mann-Whitney U test、r=0.49、p=0.010)7)。
今後は、ウェアラブルデバイスやスマートフォンを使⽤した患者報告アウトカム(ePRO)の活⽤も重要になると考えられ、これらを含めた医療DXが導⼊されることにより、MBCが普及・実装化されることを期待する。
【講演2】 うつ病患者のパーソナルリカバリー達成を⽬指す上で、
いかに治療し、いかに測定するか
演者:坪井 貴嗣 先⽣(杏林⼤学医学部 精神神経科学教室)
うつ病患者におけるパーソナルリカバリー
うつ病における回復の伝統的な定義では、治療によりHAM-DやMADRSなどの評価尺度で50%以上の改善を認めると「反応」、HAM-Dで7点以下、MADRSで9点以下の状態が2~3週間続くと「寛解」、さらにその状態が6ヵ⽉間続くと「回復」とされる8)。ただし、本定義は症状の改善以外の機能⾯、就学・就労、QOL、対⼈関係及び当事者の満⾜度などが考慮されていないことは問題である9)。⼀⽅、統合失調症における回復の定義ではこれらの項⽬が導⼊されており、2010年代以降になると新しいリカバリーについて提唱されるようになってきた。リカバリーの定義において「パーソナルリカバリー」は、当事者⾃⾝が決めた希望する⼈⽣の到達を⽬指すプロセスを指している。
⼀⽅で症状の改善も重要であり、うつ病患者の社会機能改善のためにはHAM-Dを5点以下にすべきであること10)や就業能⼒の維持のためにはHAM-Dを6点以下にすることが望ましいこと11)が報告されており、良好な社会機能や就業能⼒を期待するためには寛解(HAM-D 7点以下)で満⾜せずに、残遺症状を可能な限り低減させる試みが必要であると考えられる。
非特異的な残遺症状として記憶機能低下があげられるが、本邦の研究では、記憶機能低下群は非低下群と比較して再発までの期間が有意に短く(log-rank test、χ2 1 test=4.63、p=0.03)、記憶機能低下は再発と有意な関係が認められている(Cox⽐例ハザード、HR=2.55、95% CI:1.30-4.99、p=0.006)12)。
パーソナルリカバリーのためのコミュニケーション
パーソナルリカバリーは、他者とのつながり(Connectedness)、将来への希望と楽観(Hope and optimism about future)、アイデンティティ・⾃分らしさ(Identity)、⽣活の意義・⼈⽣の意味(Meaning in life)、エンパワメント(Empowerment)に⽣活のしづらさ・⽣きづらさへの対応(Difficulties)を加えたCHIME-Dが構成概念となっており、これらを意識して問診をすることが重要である(図3)13-15)。
| 図3 パーソナルリカバリーの構成概念
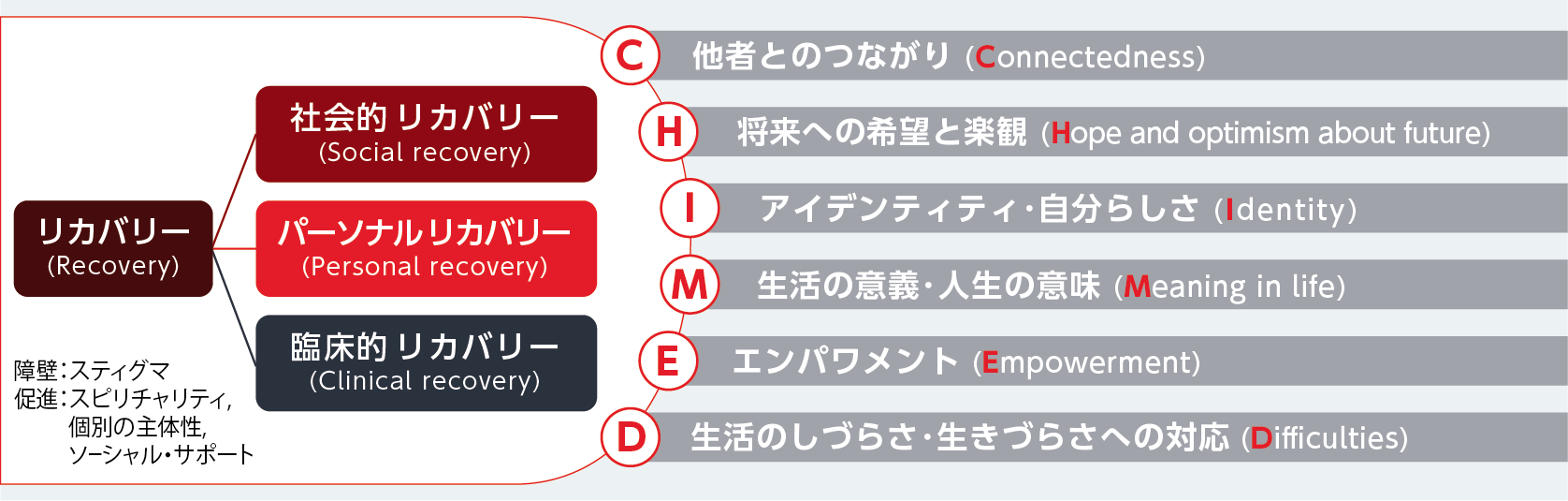
Secker J, et al.: Disabil Soc. 2002; 17(4): 403-418. Lloyd C, et al.: Br J Occup Ther. 2008; 71(8): 321-328. Slade M, Longden E: BMC Psychiatry. 2015; 15: 1-14. Leendertse JCP, et al.: Front Psychiatry. 2021; 12: 622628. Leamy M, et al.: Br J Psychiatry. 2011; 199(6): 445-452. Stuart SR, et al.: J Ment Health. 2017; 26(3): 291-304. van Weeghel J, et al.: Psychiatr Rehabil J. 2019; 42(2): 169-181.
国⽴研究開発法⼈国⽴精神・神経医療研究センター精神保健研究所地域精神保健・法制度研究部サイト
https://www.ncnp.go.jp/nimh/chiiki/about/recovery.html(アクセス⽇:2024年6⽉11⽇)
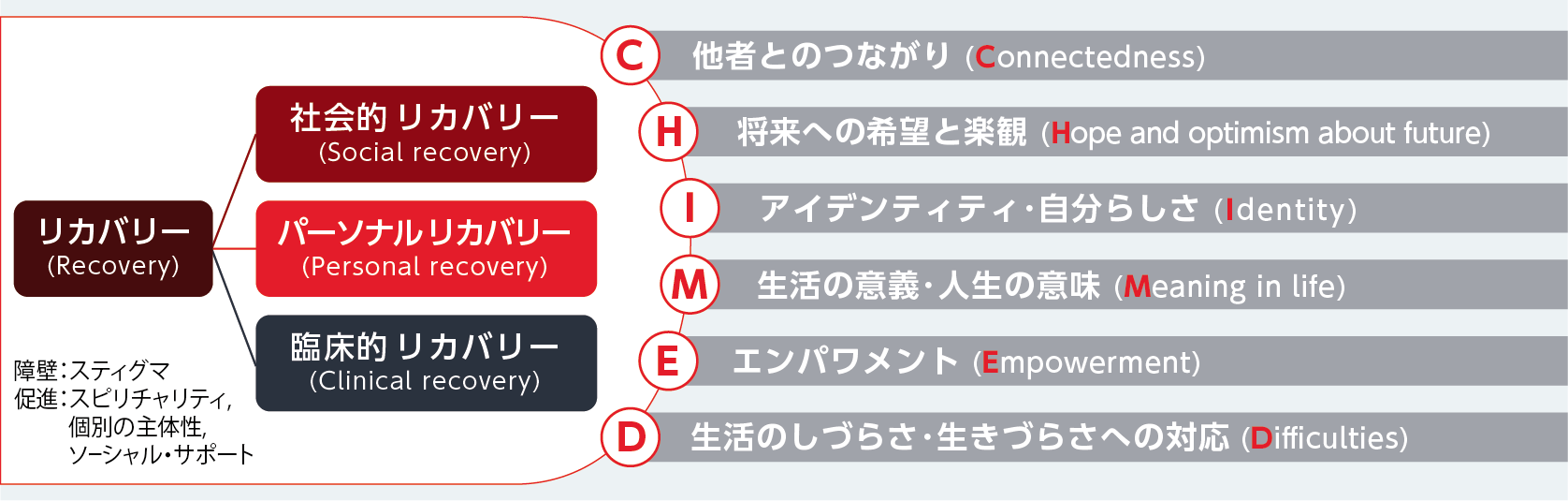
Secker J, et al.: Disabil Soc. 2002; 17(4): 403-418. Lloyd C, et al.: Br J Occup Ther. 2008; 71(8): 321-328. Slade M, Longden E: BMC Psychiatry. 2015; 15: 1-14. Leendertse JCP, et al.: Front Psychiatry. 2021; 12: 622628. Leamy M, et al.: Br J Psychiatry. 2011; 199(6): 445-452. Stuart SR, et al.: J Ment Health. 2017; 26(3): 291-304. van Weeghel J, et al.: Psychiatr Rehabil J. 2019; 42(2): 169-181.
国⽴研究開発法⼈国⽴精神・神経医療研究センター精神保健研究所地域精神保健・法制度研究部サイト
https://www.ncnp.go.jp/nimh/chiiki/about/recovery.html(アクセス⽇:2024年6⽉11⽇)
うつ病患者が寛解に重要だと思っている要素として、ポジティブなメンタルヘルス、自分らしくいるようにする、ウェルビーイングの感覚が上位を占めており16)、症状や社会機能よりも前向きさや活⼒、すなわちパーソナルリカバリーが患者にとって重要であることが⽰唆されている。また、うつ病治療において、医師は気分の改善を最も重視している⼀⽅で、患者は社会的、仕事的、家庭的機能の向上及び副作⽤の軽減を重視していることが報告されており17)、これらが満たされることで初めてパーソナルリカバリーに近づくと考えられる。⼀⽅で、うつ病⾃体が多様性・異質性に富み、薬物療法などの治療も様々であり、当事者によって重症度や残遺症状、患者背景、希望するリカバリーの内容が異なることから、当事者が望む個別の治療⽬標を達成するにはSDMが重要になる。我々はうつ病の治療⽬標設定の評価のために、具体的(Specific)、測定可能(Measurable)、達成可能(Attainable)、現実的もしくは妥当(Realistic or Relevant)、時間的な期限がある(Time-bound)の5項⽬から成るSMART-Goal scoreを開発し、その妥当性について検討している。また、うつ病の⽬標達成尺度(GAS-D)もSMARTの観点で治療⽬標を設定する尺度である。加藤らが実施した研究において治療12週⽬のGAS-Dスコア及び24週⽬のGAS-DスコアはMADRSとの有意な相関を認めたこと(多変量線形回帰分析、各p<0.01・p<0.05)、6~7割の当事者や医師が、GAS-Dは有⽤であると回答したことが報告されており、パーソナルリカバリーを⽬指すうえでのGAS-Dの有⽤性が期待される(図4)18)。個別化された治療ゴールを達成するためには、このSMARTを意識しながら問診を⾏い、患者とともに治療⽬標を⽴てていくことが⼤事であると考えられる。
| 図4 GAS-Dに対する患者と医師の満⾜度より作成
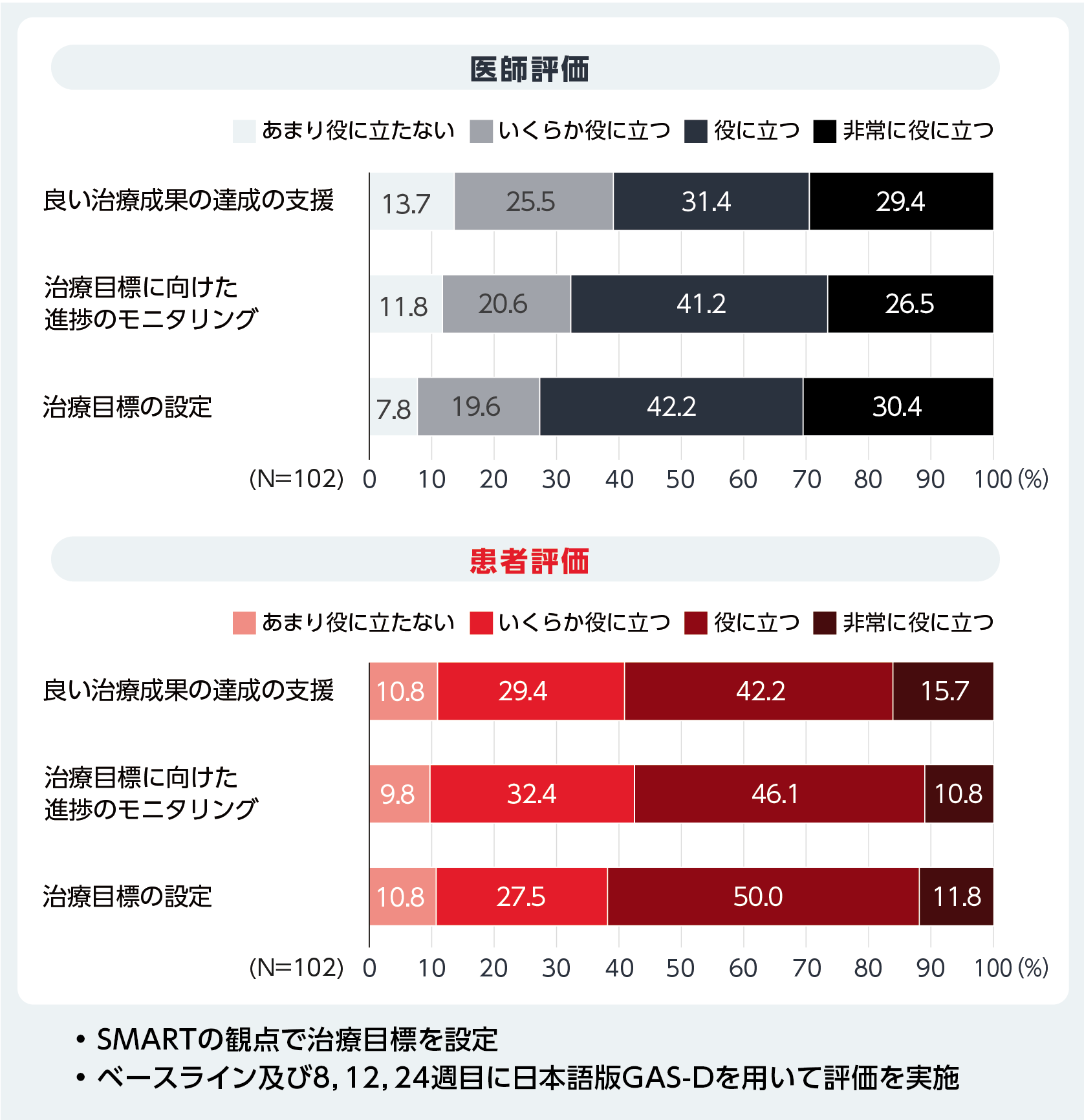
Kato M, et al.: Neuropsychiatr Dis Treat. 2024; 20: 49-60.
本研究はLundbeck社の資⾦によって実施された。研究の参加メンバーのうち1名はLundbeck社の社員である。
武⽥薬品⼯業株式会社及びLundbeck社よりコンサルタント料等を受領している者が含まれる。
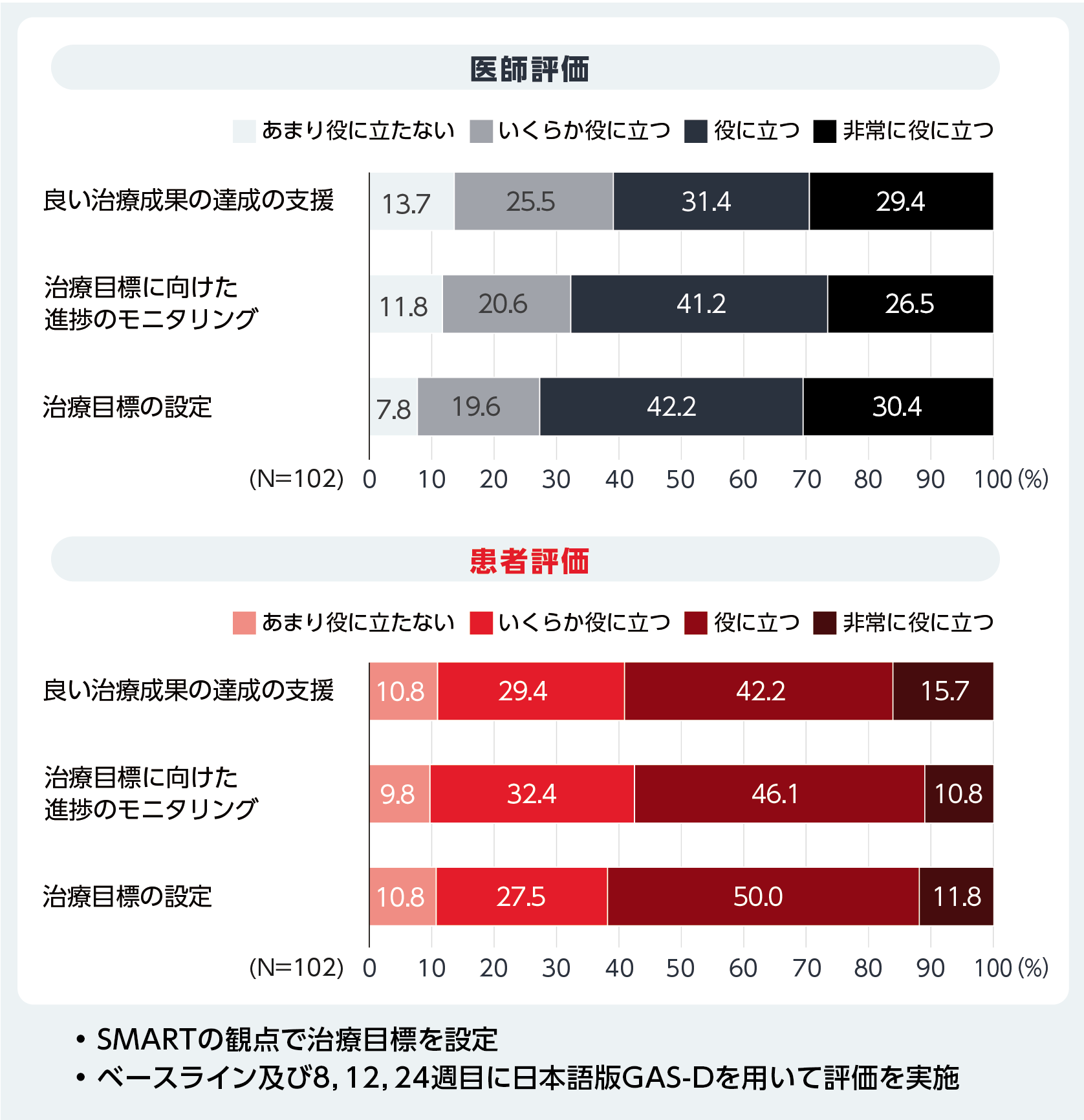
Kato M, et al.: Neuropsychiatr Dis Treat. 2024; 20: 49-60.
本研究はLundbeck社の資⾦によって実施された。研究の参加メンバーのうち1名はLundbeck社の社員である。
武⽥薬品⼯業株式会社及びLundbeck社よりコンサルタント料等を受領している者が含まれる。
【パネルディスカッション】
〜リカバリーを達成するための戦略的アプローチ〜
座 ⻑:内⽥ 裕之 先⽣(慶應義塾⼤学医学部 精神・神経科学教室)
パネリスト:⾼江洲 義和 先⽣(琉球⼤学⼤学院医学研究科 精神病態医学講座)
パネリスト:坪井 貴嗣 先⽣(杏林⼤学医学部 精神神経科学教室)
実臨床における問診と評価尺度の役割の違い
⾼江洲
問診と評価尺度は、臨床医の診断と⼼理検査の関係のようなものだと思っています。実臨床において優先しているのは主観的に感じることができる問診であり、問診では聞き取れなかった部分が⾒え、問診を補完してくれるのが評価尺度です。また、評価尺度は点数の変化などを患者さんと共有することができることも重要であると考えています。
坪井
私も問診と評価尺度は相互補完的な関係だと考えています。問診はオープンクエスチョンで聞くため、患者さん⾃⾝の思いを⾃由に語っていただくことができ、患者さんとの関係性を構築していくうえでも⾮常に重要です。一方、評価尺度は経時的に比較することができるほか、重症度が数値で表されることから分かりやすい情報になるため、診療をサポートすることができます。
内⽥
問診は単なる評価ではなく、その⾏為⾃体が治療にもなります。⼀⽅、評価尺度は問診では捉えられないことを捉えることもでき、相補的な関係にあると⾔えますね。それでは実際の診療ではどの評価尺度を使⽤していますか。
⾼江洲
QIDS-SRとTHINC-it®を⾼頻度で使⽤しています。ただ、全例に対して両者を使⽤すると労⼒がかかるため、QIDS-SRはほぼすべての外来患者さん、⼊院患者さんに対して使⽤し、そのなかでより評価が重要だと考えられる患者さんに対してTHINC-it®を使⽤しています。⼀⽅、評価尺度を盲信することは危険です。これら評価尺度を使⽤する際には、単に総点を⾒るのではなく、各項⽬の点数、そしてその変動を捉えることが重要になります。
坪井
私もQIDS-SRを使⽤しています。また、不安症状の把握も重要だと考えているため、自記式の評価尺度であるGAD-7も使用しているほか、認知機能に対してはTHINC-it®も導⼊していきたいと考えています。一方で、主観と客観の乖離がありそうな患者さんに対してはHAM-DやMADRSを時に用いることも重要だと考えています。
リカバリーに対する患者さんの⼼理を考慮した医療者のコミュニケーション
坪井
来院する当事者の方は何かしらの困り事があるはずなので、その困り事をしっかりと整理することが⼤事だと思います。患者さんがどのような⼈で、どのような⼈⽣を歩んできて、どのような困り事があって、今後の⼈⽣に⽀障を来しているかを医療者はしっかりと把握する必要があります。そのためには、対等な⽴場としてコミュニケーションを取ることが重要であり、患者さんが⼤事にしていること、背景にいる家族などを意識しながら問診していくことが治療同盟の確立につながると考えています。
⾼江洲
治療時期によってコミュニケーションの在り⽅は異なります。急性期は症候学的な話題、維持期になれば機能障害に関する⽇常⽣活の話題、寛解期はリカバリーの話題へとコミュニケーションは変化します。SDMの実践においては、当事者の⽅の価値観、⼤切にしていること、どうしたいかが重要になります。ただ、これらは問診でもなかなか引き出すことはできません。したがって、なるべく患者さんの好きなように話してもらうために、事前に⽇記を書いて⾃分で話したいことを決めてもらうようにしています。患者さんに問い掛けるよりも、⾃然と患者さん⾃⾝の価値観について話してもらえるようになることで、リカバリーを⽬指したコミュニケーションになると考えています。
内⽥
お⼆⼈の話を聞いていると、病気をみるのではなく、患者さん⾃⾝をみることが⾮常に重要なのだということが分かります。精神科の診療にはバイオマーカーがあるわけではないので、患者さんのことをよりよく知って、その⼈のなかのゴールを⽬指しながら⼀緒に寄り添っていくという姿勢が重要なのだと思います。本⽇はありがとうございました。
参考文献
1)Paykel ES, et al.: Psychol Med. 1995; 25(6): 1171-1180.
2)Zhu M, et al.: J Clin Psychiatry. 2021; 82(5): 21r14034.
3)Guo T, et al.: Am J Psychiatry. 2015; 172(10): 1004-1013.
4)Rush AJ, et al.: Biol Psychiatry. 2003; 54(5): 573-583.
5)Aoki Y, et al.: Neuropsychopharmacol Rep. 2024 (Online ahead of print).
6)Culpepper L, et al.: J Clin Psychiatry. 2017; 78(9): 1383-1394.
7)Takaesu Y, et al.: Front Psychiatry. 2022; 13: 1022144.
8)Kupfer DJ: J Clin Psychiatry. 1991; 52 Suppl: 28-34.
9)Liberman RP, et al.: Psychiatr Serv. 2005; 56(6): 735-742.
10)Romera I, et al.: Psychiatry Res. 2011; 186(1): 133-137.
11)Kuga A, et al.: Neuropsychiatr Dis Treat. 2019; 15: 809-817.
12)Maeshima H, et al.: J Clin Psychiatry. 2016; 77(2): 247-251.
13)Leamy M, et al.: Br J Psychiatry. 2011; 199(6): 445-452.
14)Stuart SR, et al.: J Ment Health. 2017; 26(3): 291-304.
15)van Weeghel J, et al.: Psychiatr Rehabil J. 2019; 42(2): 169-181.
16)Zimmerman M, et al.: Am J Psychiatry. 2006; 163(1): 148-150.
17)Baune BT, et al.: Front Psychiatry. 2019; 10: 335.
18)Kato M, et al.: Neuropsychiatr Dis Treat. 2024; 20: 49-60.